روانآشفتگی[۱] یا دلیریوم (به انگلیسی: Delirium) درحقیقت اختلال کلیِ اعمالِ شناختی و عدم هشیاری است. دلیریوم حاد است، (از چند ساعت تا چند روز) سیری کوتاه دارد و وقتی عوامل سببی حذف شوند با بهبود سریع همراه است.درمان دلیریوم نیاز به شناسایی و مدیریت دلایل ایجاد آن، مدیریت علائم و کاهش عوارض دارد. [۲] در بعضی موارد ، از روشهای درمانی موقت یا علامتی برای آرامش فرد یا تسهیل مراقبت های دیگر (به عنوان مثال جلوگیری از بیرون کشیدن لوله تنفس) استفاده می شود. [۳][۴][۵] هنگامی که دلیریوم ناشی از ترک الکل یا ترک خواب آور است ، بنزودیازپین ها برای درمان استفاده می شود. [۶]اختلال در جهتیابی، عدم آگاهی نسبت به زمان و مکان، توهم، هذیان، خشم و عصبانیت، اضطراب و ترس از ویژگیهای این اختلال است. این حالت پس از اعمال جراحی، سوختگی، بیخوابی، عفونت، اعتصاب در حرف زدن، تب، تصادف شدید، سقوط از ارتفاع، شکستگی یا خونریزی شدید یا پس از ترک مواد مخدر ممکن است توسط بیمار تجربه شود. دلیریوم ناشی از ترک مواد غالباً با بیشفعالی همراه است. این اختلال در هر سنی ممکن است بروز کند.
نوعی از روانآشفتگی، که ناشی از الکلیسم است و معمولاً بهصورت نشانگان ترک در الکلیهای کهنهکار دیده میشود، روانآشفتگیِ رعشهای delirium tremens نام دارد.[۷]
در مطالعه ای که در بیمارستان حضرت رسول اکرم (ص) صورت گرفت و به بررسی مشاوره های روانپزشکی در بخش های مختلف پرداخته شد، مشاهده شد که 8.11 درصد مشاوره ها به دلیل دلیریوم بوده است. [۸]
در کاربردهای رایج ، دلیریوم اغلب برای اشاره به خواب آلودگی ، بی نظمی و توهم استفاده می شود. با این حال ، در اصطلاحات پزشکی ، اختلال حاد در آگاهی / توجه و اختلال شناختی ویژگی های اصلی دلیریوم است. چندین تعریف پزشکی از دلیریوم وجود دارد (از جمله در DSM و ICD-10 ) ، اما ویژگی های اصلی یکسان هستند. در سال 2013 ، انجمن روانپزشکی آمریکا نسخه پنجم DSM را با معیارهای تشخیصی منتشر کرد: [۹]
دلیریوم به صورت کاهش هوشیاریست و در آن اختلال حاد در آگاهی / توجه و شناخت وجود دارد. دلیریوم یک سندرم است که شامل مجموعه ای از علائم عصبی روانی است. [۱۱]دلیریوم
طیف وسیعی از ویژگیهای بالینی عبارتند از: کم توجهی یا کاهش هوشیاری (100٪) ، اختلال در حافظه (64-100٪) ، عدم آگاهی از زمان و مکان (41-100٪) ، شروع حاد (93٪) ، اختلال تفکر (59-95٪) ،اختلال تکلم (41-93٪) ، اختلال خواب (25-96٪) ، خلق متغیر ( 63-43 ٪) ، تغییرات در تحرک ( به عنوان مثال بیش فعالی یا فعالیت کم) (38-55٪) ، هذیان (18-68٪) و اختلال ادراکی و توهم (55- 17٪). [۱۲]
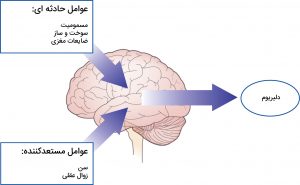
مهمترین عوامل مستعدکننده عبارتند از: [۱۳]
برخی دلایل بهوجود آمدن روانآشفتگی شامل موارد زیر است:
ناقل عصبی که احتمالاً در این اختلال نقش دارد “استیلکولین” است.
با استفاده از یک رویکرد چند وجهی می توان میزان دلیریوم را 27 درصد در سالمندان کاهش داد. [۱۴][۱۵]
ممکن است با استفاده از روشهای غیر دارویی که بر روی عوامل خطرزا از جمله یبوست ، کمبود آب ، میزان اکسیژن کم ، بی تحرکی ، نقص بینایی یا شنوایی ، کمبود خواب ، کاهش عملکرد و از بین بردن یا به حداقل رساندن داروهای مشکل ساز از دلیریوم پیشگیری کرد. [۱۶][۱۷] محیط درمانی مناسب(به عنوان مثال مراقبت فردی ، برقراری ارتباط مناسب؛ روشنایی مناسب در طول روز ؛ ترویج بهداشت خواب، به حداقل رساندن سر و صدای اضافه و نور در شب؛ داشتن اشیاء آشنا مانند عکس های خانوادگی ، کنترل درد) می تواند در جلوگیری از دلیریوم سودمند باشد. [۱۸][۱۹][۲۰][۲۱]
درمان دلیریوم شامل دو راهکار اصلی است: 1. تشخیص و درمان مشکل پزشکی زمینه ای 2. مدیریت اختلالات رفتاری. درمان شامل بهبود اکسیژن رسانی ، هیدراتاسیون ، تغذیه ، الکترولیتها / متابولیتها ، راحتی ، بهبود حرکت ، کنترل درد ، کاهش استرس ، مدیریت سطح داروهاست. [۲۲]
این مداخلات اولین گامها برای مدیریت دلیریوم است. [۲۳] علاوه بر درمان دلایل تهدید کننده زندگی (به عنوان مثال O 2 پایین، فشار خون پایین ، گلوکز پایین ، کمبود آب) ، مداخلات شامل بهینه سازی محیط بیمارستان با کاهش سر و صدای محیط ، تأمین نور مناسب ، ارائه تسکین درد ، ترویج خواب سالم و چرخه های خواب و بیداری مناسب و به حداقل رساندن تغییرات اتاق است. [۲۳]
خانواده ، دوستان و سایر مراقبان می توانند اطمینان خاطر مکرر ، یادآوری مکرر زمان و مکان، تحریک شناختی (به عنوان مثال ویزیت منظم ، اشیاء آشنا ، ساعت ، تقویم ، و غیره) ارائه دهند و وسیله ای برای درگیر شدن فرد با محیط در اختیارش قرار گیرد (مثلاً سمعک و عینک ) . [۲۴][۲۵][۲۶] بعضی اوقات ممکن است تکنیک های کلامی و غیر کلامی برای ارائه اطمینان خاطر و آرام کردن شخصی که دچار دلیریوم می شود لازم باشد. [۲۵] مهار به ندرت باید به عنوان مداخله ای برای دلیریوم استفاده شود. تنها موارد استفاده از مهار ، حمایت از مداخلات پایدار کننده زندگی ، مانند لوله های تراشه است. [۲۷]
شواهد در مورد اثربخشی داروها (از جمله داروهای ضد روانپریشی و بنزودیازپین ها ) در درمان دلیریوم ناکافی است. [۲۸]
هالوپریدول با دوز کم در صورت استفاده کوتاه مدت (یک هفته یا کمتر) ، بیشترین داروی مورد مطالعه و استاندارد برای دلیریوم است. [۲۹][۳۰] شواهدی برای اثربخشی داروهای ضد روانپریشی آتیپیک (مثل ریسپریدون ، اولانزاپین و کوئیتاپین ) وجود دارد که عوارض جانبی کمتری دارد [۲۹][۳۱]
روانگسیختگی
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
روانآشفتگی[۱] یا دلیریوم (به انگلیسی: Delirium) درحقیقت اختلال کلیِ اعمالِ شناختی و عدم هشیاری است. دلیریوم حاد است، (از چند ساعت تا چند روز) سیری کوتاه دارد و وقتی عوامل سببی حذف شوند با بهبود سریع همراه است.درمان دلیریوم نیاز به شناسایی و مدیریت دلایل ایجاد آن، مدیریت علائم و کاهش عوارض دارد. [۲] در بعضی موارد ، از روشهای درمانی موقت یا علامتی برای آرامش فرد یا تسهیل مراقبت های دیگر (به عنوان مثال جلوگیری از بیرون کشیدن لوله تنفس) استفاده می شود. [۳][۴][۵] هنگامی که دلیریوم ناشی از ترک الکل یا ترک خواب آور است ، بنزودیازپین ها برای درمان استفاده می شود. [۶]اختلال در جهتیابی، عدم آگاهی نسبت به زمان و مکان، توهم، هذیان، خشم و عصبانیت، اضطراب و ترس از ویژگیهای این اختلال است. این حالت پس از اعمال جراحی، سوختگی، بیخوابی، عفونت، اعتصاب در حرف زدن، تب، تصادف شدید، سقوط از ارتفاع، شکستگی یا خونریزی شدید یا پس از ترک مواد مخدر ممکن است توسط بیمار تجربه شود. دلیریوم ناشی از ترک مواد غالباً با بیشفعالی همراه است. این اختلال در هر سنی ممکن است بروز کند.
نوعی از روانآشفتگی، که ناشی از الکلیسم است و معمولاً بهصورت نشانگان ترک در الکلیهای کهنهکار دیده میشود، روانآشفتگیِ رعشهای delirium tremens نام دارد.[۷]
در مطالعه ای که در بیمارستان حضرت رسول اکرم (ص) صورت گرفت و به بررسی مشاوره های روانپزشکی در بخش های مختلف پرداخته شد، مشاهده شد که 8.11 درصد مشاوره ها به دلیل دلیریوم بوده است. [۸]
در کاربردهای رایج ، دلیریوم اغلب برای اشاره به خواب آلودگی ، بی نظمی و توهم استفاده می شود. با این حال ، در اصطلاحات پزشکی ، اختلال حاد در آگاهی / توجه و اختلال شناختی ویژگی های اصلی دلیریوم است. چندین تعریف پزشکی از دلیریوم وجود دارد (از جمله در DSM و ICD-10 ) ، اما ویژگی های اصلی یکسان هستند. در سال 2013 ، انجمن روانپزشکی آمریکا نسخه پنجم DSM را با معیارهای تشخیصی منتشر کرد: [۹]
دلیریوم به صورت کاهش هوشیاریست و در آن اختلال حاد در آگاهی / توجه و شناخت وجود دارد. دلیریوم یک سندرم است که شامل مجموعه ای از علائم عصبی روانی است. [۱۱]دلیریوم
طیف وسیعی از ویژگیهای بالینی عبارتند از: کم توجهی یا کاهش هوشیاری (100٪) ، اختلال در حافظه (64-100٪) ، عدم آگاهی از زمان و مکان (41-100٪) ، شروع حاد (93٪) ، اختلال تفکر (59-95٪) ،اختلال تکلم (41-93٪) ، اختلال خواب (25-96٪) ، خلق متغیر ( 63-43 ٪) ، تغییرات در تحرک ( به عنوان مثال بیش فعالی یا فعالیت کم) (38-55٪) ، هذیان (18-68٪) و اختلال ادراکی و توهم (55- 17٪). [۱۲]
مهمترین عوامل مستعدکننده عبارتند از: [۱۳]
برخی دلایل بهوجود آمدن روانآشفتگی شامل موارد زیر است:
ناقل عصبی که احتمالاً در این اختلال نقش دارد “استیلکولین” است.
با استفاده از یک رویکرد چند وجهی می توان میزان دلیریوم را 27 درصد در سالمندان کاهش داد. [۱۴][۱۵]
ممکن است با استفاده از روشهای غیر دارویی که بر روی عوامل خطرزا از جمله یبوست ، کمبود آب ، میزان اکسیژن کم ، بی تحرکی ، نقص بینایی یا شنوایی ، کمبود خواب ، کاهش عملکرد و از بین بردن یا به حداقل رساندن داروهای مشکل ساز از دلیریوم پیشگیری کرد. [۱۶][۱۷] محیط درمانی مناسب(به عنوان مثال مراقبت فردی ، برقراری ارتباط مناسب؛ روشنایی مناسب در طول روز ؛ ترویج بهداشت خواب، به حداقل رساندن سر و صدای اضافه و نور در شب؛ داشتن اشیاء آشنا مانند عکس های خانوادگی ، کنترل درد) می تواند در جلوگیری از دلیریوم سودمند باشد. [۱۸][۱۹][۲۰][۲۱]
درمان دلیریوم شامل دو راهکار اصلی است: 1. تشخیص و درمان مشکل پزشکی زمینه ای 2. مدیریت اختلالات رفتاری. درمان شامل بهبود اکسیژن رسانی ، هیدراتاسیون ، تغذیه ، الکترولیتها / متابولیتها ، راحتی ، بهبود حرکت ، کنترل درد ، کاهش استرس ، مدیریت سطح داروهاست. [۲۲]
این مداخلات اولین گامها برای مدیریت دلیریوم است. [۲۳] علاوه بر درمان دلایل تهدید کننده زندگی (به عنوان مثال O 2 پایین، فشار خون پایین ، گلوکز پایین ، کمبود آب) ، مداخلات شامل بهینه سازی محیط بیمارستان با کاهش سر و صدای محیط ، تأمین نور مناسب ، ارائه تسکین درد ، ترویج خواب سالم و چرخه های خواب و بیداری مناسب و به حداقل رساندن تغییرات اتاق است. [۲۳]
خانواده ، دوستان و سایر مراقبان می توانند اطمینان خاطر مکرر ، یادآوری مکرر زمان و مکان، تحریک شناختی (به عنوان مثال ویزیت منظم ، اشیاء آشنا ، ساعت ، تقویم ، و غیره) ارائه دهند و وسیله ای برای درگیر شدن فرد با محیط در اختیارش قرار گیرد (مثلاً سمعک و عینک ) . [۲۴][۲۵][۲۶] بعضی اوقات ممکن است تکنیک های کلامی و غیر کلامی برای ارائه اطمینان خاطر و آرام کردن شخصی که دچار دلیریوم می شود لازم باشد. [۲۵] مهار به ندرت باید به عنوان مداخله ای برای دلیریوم استفاده شود. تنها موارد استفاده از مهار ، حمایت از مداخلات پایدار کننده زندگی ، مانند لوله های تراشه است. [۲۷]
شواهد در مورد اثربخشی داروها (از جمله داروهای ضد روانپریشی و بنزودیازپین ها ) در درمان دلیریوم ناکافی است. [۲۸]
هالوپریدول با دوز کم در صورت استفاده کوتاه مدت (یک هفته یا کمتر) ، بیشترین داروی مورد مطالعه و استاندارد برای دلیریوم است. [۲۹][۳۰] شواهدی برای اثربخشی داروهای ضد روانپریشی آتیپیک (مثل ریسپریدون ، اولانزاپین و کوئیتاپین ) وجود دارد که عوارض جانبی کمتری دارد [۲۹][۳۱]
روانگسیختگی
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
روانآشفتگی[۱] یا دلیریوم (به انگلیسی: Delirium) درحقیقت اختلال کلیِ اعمالِ شناختی و عدم هشیاری است. دلیریوم حاد است، (از چند ساعت تا چند روز) سیری کوتاه دارد و وقتی عوامل سببی حذف شوند با بهبود سریع همراه است.درمان دلیریوم نیاز به شناسایی و مدیریت دلایل ایجاد آن، مدیریت علائم و کاهش عوارض دارد. [۲] در بعضی موارد ، از روشهای درمانی موقت یا علامتی برای آرامش فرد یا تسهیل مراقبت های دیگر (به عنوان مثال جلوگیری از بیرون کشیدن لوله تنفس) استفاده می شود. [۳][۴][۵] هنگامی که دلیریوم ناشی از ترک الکل یا ترک خواب آور است ، بنزودیازپین ها برای درمان استفاده می شود. [۶]اختلال در جهتیابی، عدم آگاهی نسبت به زمان و مکان، توهم، هذیان، خشم و عصبانیت، اضطراب و ترس از ویژگیهای این اختلال است. این حالت پس از اعمال جراحی، سوختگی، بیخوابی، عفونت، اعتصاب در حرف زدن، تب، تصادف شدید، سقوط از ارتفاع، شکستگی یا خونریزی شدید یا پس از ترک مواد مخدر ممکن است توسط بیمار تجربه شود. دلیریوم ناشی از ترک مواد غالباً با بیشفعالی همراه است. این اختلال در هر سنی ممکن است بروز کند.
نوعی از روانآشفتگی، که ناشی از الکلیسم است و معمولاً بهصورت نشانگان ترک در الکلیهای کهنهکار دیده میشود، روانآشفتگیِ رعشهای delirium tremens نام دارد.[۷]
در مطالعه ای که در بیمارستان حضرت رسول اکرم (ص) صورت گرفت و به بررسی مشاوره های روانپزشکی در بخش های مختلف پرداخته شد، مشاهده شد که 8.11 درصد مشاوره ها به دلیل دلیریوم بوده است. [۸]
در کاربردهای رایج ، دلیریوم اغلب برای اشاره به خواب آلودگی ، بی نظمی و توهم استفاده می شود. با این حال ، در اصطلاحات پزشکی ، اختلال حاد در آگاهی / توجه و اختلال شناختی ویژگی های اصلی دلیریوم است. چندین تعریف پزشکی از دلیریوم وجود دارد (از جمله در DSM و ICD-10 ) ، اما ویژگی های اصلی یکسان هستند. در سال 2013 ، انجمن روانپزشکی آمریکا نسخه پنجم DSM را با معیارهای تشخیصی منتشر کرد: [۹]
دلیریوم به صورت کاهش هوشیاریست و در آن اختلال حاد در آگاهی / توجه و شناخت وجود دارد. دلیریوم یک سندرم است که شامل مجموعه ای از علائم عصبی روانی است. [۱۱]دلیریوم
طیف وسیعی از ویژگیهای بالینی عبارتند از: کم توجهی یا کاهش هوشیاری (100٪) ، اختلال در حافظه (64-100٪) ، عدم آگاهی از زمان و مکان (41-100٪) ، شروع حاد (93٪) ، اختلال تفکر (59-95٪) ،اختلال تکلم (41-93٪) ، اختلال خواب (25-96٪) ، خلق متغیر ( 63-43 ٪) ، تغییرات در تحرک ( به عنوان مثال بیش فعالی یا فعالیت کم) (38-55٪) ، هذیان (18-68٪) و اختلال ادراکی و توهم (55- 17٪). [۱۲]
مهمترین عوامل مستعدکننده عبارتند از: [۱۳]
برخی دلایل بهوجود آمدن روانآشفتگی شامل موارد زیر است:
ناقل عصبی که احتمالاً در این اختلال نقش دارد “استیلکولین” است.
با استفاده از یک رویکرد چند وجهی می توان میزان دلیریوم را 27 درصد در سالمندان کاهش داد. [۱۴][۱۵]
ممکن است با استفاده از روشهای غیر دارویی که بر روی عوامل خطرزا از جمله یبوست ، کمبود آب ، میزان اکسیژن کم ، بی تحرکی ، نقص بینایی یا شنوایی ، کمبود خواب ، کاهش عملکرد و از بین بردن یا به حداقل رساندن داروهای مشکل ساز از دلیریوم پیشگیری کرد. [۱۶][۱۷] محیط درمانی مناسب(به عنوان مثال مراقبت فردی ، برقراری ارتباط مناسب؛ روشنایی مناسب در طول روز ؛ ترویج بهداشت خواب، به حداقل رساندن سر و صدای اضافه و نور در شب؛ داشتن اشیاء آشنا مانند عکس های خانوادگی ، کنترل درد) می تواند در جلوگیری از دلیریوم سودمند باشد. [۱۸][۱۹][۲۰][۲۱]
درمان دلیریوم شامل دو راهکار اصلی است: 1. تشخیص و درمان مشکل پزشکی زمینه ای 2. مدیریت اختلالات رفتاری. درمان شامل بهبود اکسیژن رسانی ، هیدراتاسیون ، تغذیه ، الکترولیتها / متابولیتها ، راحتی ، بهبود حرکت ، کنترل درد ، کاهش استرس ، مدیریت سطح داروهاست. [۲۲]
این مداخلات اولین گامها برای مدیریت دلیریوم است. [۲۳] علاوه بر درمان دلایل تهدید کننده زندگی (به عنوان مثال O 2 پایین، فشار خون پایین ، گلوکز پایین ، کمبود آب) ، مداخلات شامل بهینه سازی محیط بیمارستان با کاهش سر و صدای محیط ، تأمین نور مناسب ، ارائه تسکین درد ، ترویج خواب سالم و چرخه های خواب و بیداری مناسب و به حداقل رساندن تغییرات اتاق است. [۲۳]
خانواده ، دوستان و سایر مراقبان می توانند اطمینان خاطر مکرر ، یادآوری مکرر زمان و مکان، تحریک شناختی (به عنوان مثال ویزیت منظم ، اشیاء آشنا ، ساعت ، تقویم ، و غیره) ارائه دهند و وسیله ای برای درگیر شدن فرد با محیط در اختیارش قرار گیرد (مثلاً سمعک و عینک ) . [۲۴][۲۵][۲۶] بعضی اوقات ممکن است تکنیک های کلامی و غیر کلامی برای ارائه اطمینان خاطر و آرام کردن شخصی که دچار دلیریوم می شود لازم باشد. [۲۵] مهار به ندرت باید به عنوان مداخله ای برای دلیریوم استفاده شود. تنها موارد استفاده از مهار ، حمایت از مداخلات پایدار کننده زندگی ، مانند لوله های تراشه است. [۲۷]
شواهد در مورد اثربخشی داروها (از جمله داروهای ضد روانپریشی و بنزودیازپین ها ) در درمان دلیریوم ناکافی است. [۲۸]
هالوپریدول با دوز کم در صورت استفاده کوتاه مدت (یک هفته یا کمتر) ، بیشترین داروی مورد مطالعه و استاندارد برای دلیریوم است. [۲۹][۳۰] شواهدی برای اثربخشی داروهای ضد روانپریشی آتیپیک (مثل ریسپریدون ، اولانزاپین و کوئیتاپین ) وجود دارد که عوارض جانبی کمتری دارد [۲۹][۳۱]
روانگسیختگی
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
روانآشفتگی[۱] یا دلیریوم (به انگلیسی: Delirium) درحقیقت اختلال کلیِ اعمالِ شناختی و عدم هشیاری است. دلیریوم حاد است، (از چند ساعت تا چند روز) سیری کوتاه دارد و وقتی عوامل سببی حذف شوند با بهبود سریع همراه است.درمان دلیریوم نیاز به شناسایی و مدیریت دلایل ایجاد آن، مدیریت علائم و کاهش عوارض دارد. [۲] در بعضی موارد ، از روشهای درمانی موقت یا علامتی برای آرامش فرد یا تسهیل مراقبت های دیگر (به عنوان مثال جلوگیری از بیرون کشیدن لوله تنفس) استفاده می شود. [۳][۴][۵] هنگامی که دلیریوم ناشی از ترک الکل یا ترک خواب آور است ، بنزودیازپین ها برای درمان استفاده می شود. [۶]اختلال در جهتیابی، عدم آگاهی نسبت به زمان و مکان، توهم، هذیان، خشم و عصبانیت، اضطراب و ترس از ویژگیهای این اختلال است. این حالت پس از اعمال جراحی، سوختگی، بیخوابی، عفونت، اعتصاب در حرف زدن، تب، تصادف شدید، سقوط از ارتفاع، شکستگی یا خونریزی شدید یا پس از ترک مواد مخدر ممکن است توسط بیمار تجربه شود. دلیریوم ناشی از ترک مواد غالباً با بیشفعالی همراه است. این اختلال در هر سنی ممکن است بروز کند.
نوعی از روانآشفتگی، که ناشی از الکلیسم است و معمولاً بهصورت نشانگان ترک در الکلیهای کهنهکار دیده میشود، روانآشفتگیِ رعشهای delirium tremens نام دارد.[۷]
در مطالعه ای که در بیمارستان حضرت رسول اکرم (ص) صورت گرفت و به بررسی مشاوره های روانپزشکی در بخش های مختلف پرداخته شد، مشاهده شد که 8.11 درصد مشاوره ها به دلیل دلیریوم بوده است. [۸]
در کاربردهای رایج ، دلیریوم اغلب برای اشاره به خواب آلودگی ، بی نظمی و توهم استفاده می شود. با این حال ، در اصطلاحات پزشکی ، اختلال حاد در آگاهی / توجه و اختلال شناختی ویژگی های اصلی دلیریوم است. چندین تعریف پزشکی از دلیریوم وجود دارد (از جمله در DSM و ICD-10 ) ، اما ویژگی های اصلی یکسان هستند. در سال 2013 ، انجمن روانپزشکی آمریکا نسخه پنجم DSM را با معیارهای تشخیصی منتشر کرد: [۹]
دلیریوم به صورت کاهش هوشیاریست و در آن اختلال حاد در آگاهی / توجه و شناخت وجود دارد. دلیریوم یک سندرم است که شامل مجموعه ای از علائم عصبی روانی است. [۱۱]دلیریوم
طیف وسیعی از ویژگیهای بالینی عبارتند از: کم توجهی یا کاهش هوشیاری (100٪) ، اختلال در حافظه (64-100٪) ، عدم آگاهی از زمان و مکان (41-100٪) ، شروع حاد (93٪) ، اختلال تفکر (59-95٪) ،اختلال تکلم (41-93٪) ، اختلال خواب (25-96٪) ، خلق متغیر ( 63-43 ٪) ، تغییرات در تحرک ( به عنوان مثال بیش فعالی یا فعالیت کم) (38-55٪) ، هذیان (18-68٪) و اختلال ادراکی و توهم (55- 17٪). [۱۲]
مهمترین عوامل مستعدکننده عبارتند از: [۱۳]
برخی دلایل بهوجود آمدن روانآشفتگی شامل موارد زیر است:
ناقل عصبی که احتمالاً در این اختلال نقش دارد “استیلکولین” است.
با استفاده از یک رویکرد چند وجهی می توان میزان دلیریوم را 27 درصد در سالمندان کاهش داد. [۱۴][۱۵]
ممکن است با استفاده از روشهای غیر دارویی که بر روی عوامل خطرزا از جمله یبوست ، کمبود آب ، میزان اکسیژن کم ، بی تحرکی ، نقص بینایی یا شنوایی ، کمبود خواب ، کاهش عملکرد و از بین بردن یا به حداقل رساندن داروهای مشکل ساز از دلیریوم پیشگیری کرد. [۱۶][۱۷] محیط درمانی مناسب(به عنوان مثال مراقبت فردی ، برقراری ارتباط مناسب؛ روشنایی مناسب در طول روز ؛ ترویج بهداشت خواب، به حداقل رساندن سر و صدای اضافه و نور در شب؛ داشتن اشیاء آشنا مانند عکس های خانوادگی ، کنترل درد) می تواند در جلوگیری از دلیریوم سودمند باشد. [۱۸][۱۹][۲۰][۲۱]
درمان دلیریوم شامل دو راهکار اصلی است: 1. تشخیص و درمان مشکل پزشکی زمینه ای 2. مدیریت اختلالات رفتاری. درمان شامل بهبود اکسیژن رسانی ، هیدراتاسیون ، تغذیه ، الکترولیتها / متابولیتها ، راحتی ، بهبود حرکت ، کنترل درد ، کاهش استرس ، مدیریت سطح داروهاست. [۲۲]
این مداخلات اولین گامها برای مدیریت دلیریوم است. [۲۳] علاوه بر درمان دلایل تهدید کننده زندگی (به عنوان مثال O 2 پایین، فشار خون پایین ، گلوکز پایین ، کمبود آب) ، مداخلات شامل بهینه سازی محیط بیمارستان با کاهش سر و صدای محیط ، تأمین نور مناسب ، ارائه تسکین درد ، ترویج خواب سالم و چرخه های خواب و بیداری مناسب و به حداقل رساندن تغییرات اتاق است. [۲۳]
خانواده ، دوستان و سایر مراقبان می توانند اطمینان خاطر مکرر ، یادآوری مکرر زمان و مکان، تحریک شناختی (به عنوان مثال ویزیت منظم ، اشیاء آشنا ، ساعت ، تقویم ، و غیره) ارائه دهند و وسیله ای برای درگیر شدن فرد با محیط در اختیارش قرار گیرد (مثلاً سمعک و عینک ) . [۲۴][۲۵][۲۶] بعضی اوقات ممکن است تکنیک های کلامی و غیر کلامی برای ارائه اطمینان خاطر و آرام کردن شخصی که دچار دلیریوم می شود لازم باشد. [۲۵] مهار به ندرت باید به عنوان مداخله ای برای دلیریوم استفاده شود. تنها موارد استفاده از مهار ، حمایت از مداخلات پایدار کننده زندگی ، مانند لوله های تراشه است. [۲۷]
شواهد در مورد اثربخشی داروها (از جمله داروهای ضد روانپریشی و بنزودیازپین ها ) در درمان دلیریوم ناکافی است. [۲۸]
هالوپریدول با دوز کم در صورت استفاده کوتاه مدت (یک هفته یا کمتر) ، بیشترین داروی مورد مطالعه و استاندارد برای دلیریوم است. [۲۹][۳۰] شواهدی برای اثربخشی داروهای ضد روانپریشی آتیپیک (مثل ریسپریدون ، اولانزاپین و کوئیتاپین ) وجود دارد که عوارض جانبی کمتری دارد [۲۹][۳۱]
روانگسیختگی
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
“Interventions for preventing delirium in hospitalised non-ICU patients”![]()
Jump to navigation
سوال مطالعه مروری
ما شواهد حاصل از کارآزماییهای تصادفیسازی و کنترل شده را در مورد مزایا و ایمنی تمامی داروهای تجویزی مورد استفاده در درمان بیماران بزرگسال به شدت بدحال مبتلا به دلیریوم در بخشهای مراقبت ویژه (ICUs) بیمارستانها بررسی کردیم.
پیشینه
دلیریوم بهطور شایع با جراحی، عفونت یا بیماری شدید همراه است. این وضعیت با شروع جدید تظاهر مییابد و عموما باعث ناتوانی کوتاهمدت در تفکر واضح میشود. بیماران مبتلا به دلیریوم بین دورههای تفکر شفاف و دورههای آژیتاسیون و/یا خوابآلودگی و سردرگمی شدید تغییر میکنند. کمبود خواب، درد، محیط پر سروصدا، محدودیت فیزیکی و استفاده از آرامبخشها و آنالژزیکهای قوی برخی از عوامل دخیل در ایجاد آن هستند. دلیریوم، پیامدهای فوری و طولانیمدت سلامت را در بیماران به شدت بدحال تحتتاثیر قرار میدهد چرا که طول زمان وابستگی به دستگاه تنفس مکانیکی، مدت زمان اقامت در ICU و بیمارستان، و احتمال تضعیف عملکرد و مرگومیر را افزایش میدهد. شانس پیامد ضعیف با دلیریوم، با بیماران نحیف و کسانی که سن بالایی دارند و در حال حاضر مشکلات شناختی دارند، افزایش مییابد. غالبا، به بیماران ICU مبتلا به دلیریوم، برای کمک به درمان علائمی مانند آژیتاسیون، دارو داده میشود.دلیریوم
ویژگیهای مطالعه
شواهد تا 21 مارچ 2019 بهروز است. ما 14 مطالعه تصادفیسازی و کنترل شده را که در مجموع 1844 شرکتکننده بزرگسال را دربرمیگرفتند، پیدا کردیم. شش کلاس مختلف از داروها مورد آزمایش قرار گرفتند. این داروها، داروهای آنتیسایکوتیک بودند که به عنوان آرامبخش در ده مطالعه استفاده شدند؛ آرامبخش آگونیست آلفا2 دکسمدتومدین (dexmedetomidine) در سه مطالعه؛ استاتینها برای کاهش کلسترول در دو مطالعه؛ اوپیوئیدها به عنوان بخشی از مدیریت درد در یک مطالعه؛ آنتاگونیستهای سروتونین برای تهوع و استفراغ در یک مطالعه و مهارکنندههای كوليناستراز برای بیماری آلزایمر، در یک مطالعه. ده مطالعه دارو را با دارونما (placebo) – یک داروی غیرفعال که به عنوان یک قرص قند نیز شناخته میشود – و چهار مطالعه داروهای مختلف را مقایسه کرده بودند. یازده مطالعه با 1153 شرکتکننده، پیامد اصلی را در این مرور، یعنی مدت دلیریوم را گزارش کرده بودند.
یافتههای کلیدی
هنگامی که کلاسهای دارویی مستقیما با دارونما مقایسه شدند، فقط آلفا2 آگونیست دکسمدتومدین منجر به کاهش طول مدت دلیریوم و ریواستیگمین (rivastigmine) به عنوان مهارکننده كوليناستراز باعث افزایش مدت دلیریوم شد. هر یک از این نتایج بر اساس یافتههایی از مطالعات کوچک بهدست آمده است. داروهای دیگر در مقایسه با دارونما، مدت زمان دلیریوم را تغییر ندادند. نویسندگان مرور با استفاده از روش آماری متاآنالیز شبکهای، به مقایسه شش کلاس مختلف دارویی پرداختند. دکسمدتومیدین در کاهش طول مدت دلیریوم، موثرترین بود و پس از آن، ضدسایکوزهای آتیپیک قرار گرفتند. با این حال، متاآنالیز شبکهای در مورد مدت زمان دلیریوم موفق به رد امکان عدم تفاوت بین تمام شش کلاس دارویی، در مقایسه با دارونما نشد. با استفاده از این روش، ما متوجه نشدیم که کدام دارو باعث بهبود مدت زمان کوما، طول مدت بستری، پیامدهای شناختی بلندمدت، یا مرگومیر میشود. آگونیست آلفا2 دکسمدتومیدین مدت زمان نیاز به ماشین تهویه تنفسی را کاهش داد. حوادث جانبی اغلب در این کارآزماییها گزارش نشده یا در صورت گزارش شدن، نادر بودند. تجزیهوتحلیل حوادث گزارش شده نشان داد که حوادث، با آنچه با دارونما گزارش شد، مشابه بوده است. ما 10 مطالعه در حال انجام و شش مطالعه در انتظار طبقهبندی را پیدا کردیم که با انتشار و ارزیابی، ممکن است نتیجهگیری را از این مرور تغییر دهند.
کیفیت شواهد
بسیاری از مطالعات کوچک بودند اما به خوبی طراحی شده بودند. نه مورد از 14 مطالعه، با خطر پائین سوگیری (bias) در نظر گرفته شدند.
ما کارآزماییهایی را با کیفیتهای متفاوت شناسایی کردیم که شش کلاس مختلف دارویی را برای درمان دلیریوم در بزرگسالان به شدت بدحال مورد بررسی قرار داده بودند. ما شواهدی را یافتیم که آگونیست آلفا2 دکسمدتومدین ممکن است مدت زمان دلیریوم را کوتاه کند، اگرچه این اثر کوچک (در مقایسه با دارونما) در تجزیهوتحلیلهای دوبهدو بر اساس یک مطالعه واحد دیده شد و در نتایج NMA دیده نشد. آگونیست آلفا2 همچنین برای مدت زمان نیاز به تهویه مکانیکی و طول مدت بستری در ICU بهترین بود، درحالیکه ریواستیگمین که مهارکننده CHE است، با اقامت طولانیتر در ICU همراه بود. ما هیچ مدرکی را دال بر تفاوت بین دارونما و هر دارویی از نظر روزهای بدون دلیریوم و کوما، روزهای مبتلا به کوما، استفاده از مهار فیزیکی، طول مدت بستری، پیامدهای شناختی بلندمدت، یا مرگومیر پیدا نکردیم. هیچ مطالعهای عود دلیریوم، از بین رفتن علائم یا کیفیت زندگی را گزارش نکرد. 10 مطالعه در حال انجام و شش مطالعه در انتظار طبقهبندی که ما شناسایی کردیم، در زمان انتشار و ارزیابی، ممکن است نتیجهگیری این مرور را تغییر دهند.
اگر چه دلیریوم بهطور معمول یک اختلال شناختی حاد برگشتپذیر است، حضور آن با تاثیر مخرب پیامدهای کوتاهمدت و بلندمدت برای بیماران بدحال همراه است. پیشرفتها در درک ما از تاثیر منفی دلیریوم بر پیامدهای بیمار، مطالعات را تشویق به ارزیابی مداخلات چند دارویی کرده است. با این حال، عدم قطعیت قابلتوجهی بر منافع نسبی و ایمنی نسبی مداخلات دارویی موجود برای این جمعیت سایه انداخته است.
هدف اصلی
1. ارزیابی اثرات مداخلات دارویی در درمان دلیریوم و تاثیر آن بر مدت زمان دلیریوم در بزرگسالان به شدت بدحال با خطر بالای تایید یا مستند شده دلیریوم.
اهداف ثانویه
ارزیابی موارد زیر:
1. اثرات مداخلات دارویی بر روزهای بدون دلیریوم و بدون کوما؛ روزهای همراه با کوما؛ عود دلیریوم؛ طول مدت نیاز به تهویه مکانیکی، طول مدت بستری در بخش مراقبتهای ویژه (ICU) و بیمارستان؛ مرگومیر و پیامدهای بلندمدت (به عنوان مثال شناختی، وضع ترخیص، کیفیت زندگی مرتبط با سلامت)؛ و
2. ایمنی این درمانها برای بیماران بزرگسال به شدت بدحال.
ما بانکهای اطلاعاتی زیر را از زمان آغاز کار خود تا 21 مارچ 2019 جستوجو کردیم: Ovid MEDLINE®؛ Ovid MEDLINE® In-Process & Other Non-Indexed Citations؛ Embase Classic+Embase؛ و PsycINFO با استفاده از پلتفرم Ovid. ما همچنین کتابخانه کاکرین در Wiley، پایگاه ثبت مرورهای سیستماتیک آیندهنگر بینالمللی (PROSPERO) (http://www.crd.york.ac.uk/PROSPERO/)؛ Cumulative Index to Nursing and Allied Health Literature (CINAHL)؛ و Web of Science را جستوجو کردیم. ما منابع علمی خاکستری جستوجوی بانکهای اطلاعاتی و وبسایتهای مرتبط را با استفاده از منابع فهرست شده در Grey Matters جستوجو کردیم که توسط آژانس کانادایی داروها و فنآوریها در سلامت (CADTH) توسعه یافته بودند. ما همچنین پایگاههای ثبت کارآزمایی و خلاصه مقالات را از جلسات علمی سالانه مراقبت ویژه و دلیریوم جستوجو کردیم.
ما به دنبال کارآزماییهای تصادفیسازی و کنترل شده (randomised controlled trials; RCTs)، از جمله شبه-RCTها، در مورد هر دارویی برای درمان دلیریوم در بزرگسالان به شدت بدحال بودیم. مداخله دارویی با دیگر درمان فعال دارویی، دارونما (placebo) یا مداخله غیردارویی (به عنوان مثال حرکت دادن بیمار) مقایسه شد. ما هیچ محدودیتی را از نظر کلاس دارویی، دوز، مسیر تجویز، یا طول مدت دلیریوم یا قرار گرفتن در معرض دارو اعمال نکردیم. ما بیماران به شدت بدحال را به عنوان کسانی تعریف کردیم که در ICU هر بخشی (به عنوان مثال سوختگی، قلب، داخلی، جراحی، تروما) یا در بخش بیماران با وابستگی بالا تحت درمان قرار گرفتند.
دو نویسنده مرور بهطور مستقل از هم، مطالعات را از نتایج جستوجو شناسایی کردند؛ چهار نویسنده مرور (بصورت جفتی) استخراج دادهها و ارزیابی خطر سوگیری (bias) را بهطور مستقل از هم انجام دادند. ما سنتز دادهها را از طریق متاآنالیز جفتی و متاآنالیز شبکهای (NMA) انجام دادیم. ساختار شبکه فرضی ما طوری طراحی شده بود که بر اساس سطح کلاس دارویی مورد تجزیهوتحلیل قرار گیرد و یک نمودار شبکهای از «نودها» (به عنوان مثال کلاسهای دارویی) و «edges» (به عنوان مثال مقایسهها بین کلاسهای دارویی مختلف از کارآزماییهای موجود)، ایجاد میکرد، در نتیجه امکان توصیف یک درمان در شبکه، با تمام مقایسههای ممکن بین کلاسهای دارویی وجود داشت. ما کیفیت بدنه شواهد را با توجه به GRADE، به صورت بسیار پائین، پائین، متوسط، یا بالا ارزیابی کردیم.
ما 7674 استناد را غربالگری کردیم که از آن میان، 14 کارآزمایی با 1844 شرکتکننده، معیارهای ورود ما را داشتند. ده RCT کنترل شده با دارونما بودند و چهار مطالعه، مقایسههای داروهای مختلف را گزارش کردند. داروهای مورد بررسی در این کارآزماییها به شرح زیر بودند: ضدسایکوز (10 نفر)، آگونیستهای آلفا2 (n = 3، همگی dexmedetomidine)، استاتینها (n = 2)، اوپیوئیدها (n = 1، مورفین)، آنتاگونیستهای سروتونین (n = 1، اندانسترون) و مهارکننده كوليناستراز (CHE) (n = 1، ریواستیگمین (rivastigmine)). فقط یکی از این کارآزماییها بهطور دایم از مداخلات غیردارویی که شناخته شده برای بهبود پیامدهای بیمار در هر دو گروه مداخله و کنترل بودند، استفاده کرد.
یازده مطالعه (1153 شرکتکننده) به تجزیهوتحلیل پیامد اولیه کمک کردند. نتایج NMA نشان داد که مداخله با کوچکترین نسبت میانگینها (ratio of means; RoM) (به عنوان مثال ارجحترین) در مقایسه با دارونما (placebo)، عبارت بود از آگونیست آلفا2 دکسمدتومدین (0.58ِ، 95% فاصله معتبر (CrI): 0.26 تا 1.27؛ سطح زیر منحنی رتبهبندی تجمعی (SUCRA): 0.895، شواهد با کیفیت متوسط). براساس ترتیب نزولی مقادیر SUCRA (از بهترین تا بدترین)، بهترین مداخلات بعدی عبارتند از ضدسایکوزهای آتیپیک (RoM: 0.80؛ 95% CrI؛ 0.50 تا 1.11؛ SUCRA: 0.738؛ شواهد با کیفیت متوسط)، اوپیوئیدها (RoM: 0.88؛ 95% CrI؛ 0.37 تا 2.01؛ SUCRA: 0.578؛ شواهد با کیفیت بسیار پایین) و ضدسایکوزهای تیپیک (RoM: 0.96؛ 95% CrI؛ 0.64 تا 1.36؛ SUCRA: 0.468؛ شواهد با کیفیت بالا).
NMAهای پیامدهای ثانویه چندگانه نشان داد که فقط آگونیست آلفا2 دکسمدتومدین، با مدت زمان کوتاهتر نیاز به تهویه مکانیکی همراه بود (RoM: 0.55؛ 95% Crl؛ 0.34 تا 0.89؛ شواهد با کیفیت متوسط) و مهارکننده CHE ریواستیگمین با ماندن طولانیتر در ICU همراه بود (RoM: 2.19؛ 95% Crl؛ 1.47 تا 3.27؛ شواهد با کیفیت متوسط). عوارض جانبی اغلب در این کارآزماییها گزارش نشده یا در صورت گزارش شدن، نادر بودند؛ تحليل دوبهدوی طولانی شدن QTc در هفت مطالعه، تفاوت معنیداری را بين ضدسایکوزها، اندانسترون، دکسمدتومیدین و دارونما نشان نداد.
این متن توسط مرکز کاکرین ایران به فارسی ترجمه شده است.
Jump to navigation
پیشینه دلیریوم یک عارضه جدی در بسیاری از بیماریها است، و در کودکان خردسال و افراد سالخورده شایعتر دیده میشود. این وضعیت معمولا بهصورت یک تغییر ناگهانی در رفتار یا وضعیت روانی بیمار بروز پیدا میکند. نام دیگر این آن، «حالت گیجی حاد» (acute confusional state) است. بیماران مبتلا به دلیریوم ممکن است آگاه نباشند که کجا هستند، اکنون چه ساعتی است، یا چه اتفاقی برای آنها افتاده است. آنها ممکن است تجربیات ترسناک، مانند توهمات زنده (vivid hallucinations) داشته باشند. همچنین بیماران ممکن است دچار بیقراری یا لتارژی و بیتحرکی شوند. دلیریوم میتواند برای بیماران و برای کسانی که از آنها مراقبت میکنند، بسیار ناراحتکننده باشد. مطالعات نشان میدهند که حدود یک سوم از بیماران بخشهای داخلی به دلیریوم مبتلا میشوند. این یک عارضه شایع پس از جراحی است (بهعنوان مثال 60% از افرادی که به دلیل شکستگی لگن تحت عمل جراحی قرار میگیرند، دچار دلیریوم میشوند). تاثیرات دلیریوم ممکن است برای مدت طولانی ادامه یابد. در افراد مسنتر، این مساله میتواند منجر به بستری طولانیتر در بیمارستان شود که با افزایش خطرات مرگومیر، ناتوانی، از دست دادن استقلال، و در مراحل آخر دمانس همراه است. این امر هزینههای مراقبتهای سلامت را بهطور قابل توجهی افزایش میدهد.
بنزودیازپینها داروهایی هستند که اغلب به عنوان آرامبخش استفاده میشوند. گاهی اوقات، هنگامی که راهکارهای دیگر کمکی به درمان دلیریوم نمیکنند، کارکنان بخش مراقبتهای سلامت آنها را تجویز میکنند. در حال حاضر، هنوز مشخص نیست که بنزودیازپینها درمان موثری برای بیماران مبتلا به دلیریوم هستند یا اینکه منجر به آسیب بیماران میشوند یا خیر.
سوال مطالعه مروری: بیماران نیاز به گزینههای درمانی بیشتر و بهتری برای مدیریت دلیریوم دارند. ما میخواستیم بدانیم که بنزودیازپینها گزینه درمانی مفیدی برای دلیریوم در هر یک از بخشهای مراقبتهای سلامت به جز ICU هستند یا خیر (بیماران بخش ICU بسیار بیمار هستند و ممکن است به انواع مختلفی از درمان نیاز داشته باشند). برای یافتن بهترین پاسخ، به دنبال مطالعاتی بودیم که در آنها محققان هر نوعی را از بنزودیازپین با داروی دیگر، یا با داروی ساختگی که حاوی هیچ ماده موثری نیست (دارونما (placebo))، مقایسه کرده باشند. برای انجام یک مقایسه عادلانه، بیماران در مطالعات باید شانس تصادفی یکسانی (مانند سکه انداختن (شیر یا خط)) برای دریافت بنزودیازپین یا درمان دیگر داشته باشند.
تاریخ جستوجو: ما منابع علمی پزشکی را تا 10 اپریل 2019 جستوجو کردیم.دلیریوم
ویژگیهای مطالعه: ما فقط دو مطالعه کوچک را یافتیم که برای ورود به مرور ما مناسب بودند. همه 58 بیماری که در یک مطالعه شرکت کردند، مبتلا به سرطان پیشرفته بودند. آنها در یک بخش مراقبت تسکینی ویژه تحت درمان قرار داشتند. این مطالعه لورازپام (lorazepam) (یک بنزودیازپین) را با دارونما مقایسه کرد. در مطالعه دوم، 30 بیمار مبتلا به ایدز (سندرم نقص ایمنی اکتسابی) وارد شدند. آنها در بخشهای داخلی تحت درمان قرار داشتند. این مطالعه لورازپام را با دو داروی متفاوت که گاهی از آنها برای درمان دلیریوم استفاده میشود، مقایسه کرد.
نتایج کلیدی: در این دو مطالعه، ما هیچ مزیت مهمی را برای بیمارانی که به جای یک درمان دیگر، لورازپام مصرف کردند، پیدا نکردیم. بیمارانی که لورازپام مصرف کردند، پیامدهای بهتری نداشتند. ما هیچ شواهد قطعی در دست نداریم که نشان دهند لورازپام مضرتر از درمانهای دیگر بود، اما، در یک مطالعه با حضور بیماران مبتلا به ایدز، پس از اینکه شش نفر نخست با مصرف لورازپام دچار عوارض جانبی جدی شدند، پژوهشگران درمان با آن را متوقف کردند. از آنجا که فقط دو مطالعه مناسب وجود داشت و تعداد بیماران در هر دو مطالعه اندک بود، نمیتوانیم نتیجهگیری قاطعی داشته باشیم. در حال حاضر، هیچ شواهد خوبی وجود ندارد که به ما بگوید آیا باید از بنزودیازپینها در درمان بیماران مبتلا به دلیریوم استفاده کرد یا خیر. پزشکان، بیماران و مراقبین باید از فقدان شواهد آگاه باشند. ما فکر میکنیم که نیاز به انجام پژوهشهای بیشتر وجود دارد، به ویژه مطالعاتی که شامل بیماران سالخورده بستری در بخش داخلی و جراحی باشند، جایی که دلیریوم بیشتر تحت درمان قرار میگیرد.
شواهد کافی وجود ندارد که بر اساس آنها بتوان تعیین کرد استفاده از بنزودیازپینها برای درمان بیماران مبتلا به دلیریوم که در بخشهایی غیر از ICU تحت مراقبت قرار میگیرند، موثر هستند یا خیر. شواهد موجود از استفاده روتین آنها برای این اندیکاسیون پشتیبانی نمیکند. به دلیل کمبود دادههای به دست آمده از کارآزماییهای تصادفیسازی و کنترل شده، انجام پژوهشهای بیشتری لازم است تا مشخص شود بنزودیازپینها در درمان دلیریوم در بخشهایی به غیر از ICU، نقشی دارند یا خیر.
دلیریوم (delirium) یک وضعیت بسیار شایع است که با موربیدیتی، مرگومیر، و هزینههای قابل توجهی همراه است. دستورالعملهای فعلی مربوط به مراقبتهای ویژه، پیش از هر چیز، استفاده از راهکارهای غیردارویی را هم در پیشگیری و هم در درمان دلیریوم توصیه میکنند. مداخلات دارویی میتوانند این رویکردها را تقویت میکنند و در حال حاضر بهطور گستردهای در طبابت بالینی برای مدیریت علائم دلیریوم مورد استفاده قرار میگیرند. بنزودیازپینها (benzodiazepines) در حال حاضر در بالین برای درمان اختلالات رفتاری مرتبط با دلیریوم تجویز میشوند اما دستورالعملهای فعلی، استفاده از آنها را برای این اندیکاسیون توصیه نمیکنند. استفاده از این داروها محل بحث و اختلافنظر است زیرا در مورد اینکه برای بیماران موثر یا دارای آسیب بالقوه هستند، عدم قطعیت وجود دارد.
ارزیابی اثربخشی و ایمنی بنزودیازپینها در درمان دلیریوم (به استثنای دلیریوم مرتبط با ترک الکل یا بنزودیازپینها) در هر بخشی از مراقبتهای سلامت، به غیر از بخش مراقبتهای ویژه (intensive care units; ICU).
ما به جستوجو در ALOIS: پایگاه ثبت تخصصی گروه دمانس و بهبود شناختی در کاکرین تا 10 اپریل 2019 پرداختیم. ALOIS شامل رکوردهایی از کارآزماییهای بالینی شناسایی شده از جستوجوهای ماهیانه در تعدادی از بانکهای اطلاعاتی اصلی مراقبت سلامت (شامل MEDLINE؛ Embase؛ PsycINFO؛ CINAHL؛ LILACS)، پایگاههای متعدد ثبت کارآزمایی (از جمله پایگاههای ثبت ملی، بینالمللی و دارویی)، و منابع علمی منتشرنشده است.
ما کارآزماییهای تصادفیسازی و کنترل شدهای (randomised controlled trials; RCTs) را وارد کردیم که در مراکز مراقبتهای سلامت، از خانههای سالمندان و مراکز مراقبت طولانیمدت گرفته تا هر بخش از بیمارستان به جز ICUها، انجام شده، و شامل بیماران بزرگسال مبتلا به دلیریوم به استثنای افراد مبتلا به دلیریوم مربوط به ترک الکل یا بنزودیازپین بودند. RCTهای واردشده باید تاثیر بنزودیازپینها را، با هر دوز و با هر روش مصرف، در مقایسه با دارونما (placebo) یا داروی دیگری که برای درمان دلیریوم در نظر گرفته شده بود، ارزیابی میکردند.
دو نویسنده مرور بهطور مستقل از هم، واجد شرایط بودن مطالعه را ارزیابی کردند، دادهها را استخراج کرده و خطر سوگیری (bias) مطالعات وارد شده را ارزیابی کردند. ما تصمیم گرفتیم که بر اساس ناهمگونی بالینی بین مطالعات، دادهها را تجمیع کنیم یا نکنیم. برای ارزیابی کیفیت شواهد از GRADE (رویکرد درجهبندی توصیه، ارزیابی، توسعه و ارزشیابی (Grades of Recommendation, Assessment, Development and Evaluation)) استفاده کردیم.
فقط دو کارآزمایی مناسب با معیارهای انتخاب را شناسایی کردیم. به دلیل وجود تفاوتهای بالینی قابل توجه بین کارآزماییها، دادهها را تجمیع نکردیم.
در یک کارآزمایی، شرکتکنندگان (58 = n)، بیماران مبتلا به سرطان پیشرفته در بخش مراقبت تسکینی حاد بودند که میانگین سنی آنها 64 سال گزارش شد. همه افراد شركتكننده دلیریوم داشتند، و با هالوپریدول (haloperidol) تحت درمان قرار گرفتند، و برای دريافت لورازپام (lorazepam) یا دارونما در ترکیب با آن، تصادفیسازی شدند. به دلیل وجود عدم دقت بسیار جدی، همه شواهد از قطعیت پائینی برخوردار بودند. ما نتوانستیم تفاوتهای بالینی مهمی را در شدت دلیریوم (تفاوت میانگین (MD): 2.10؛ 95% CI؛ 0.96- تا 5.16؛ 50 = n)، طول مدت بستری در بیمارستان (MD: 0.00؛ 95% CI؛ 3.45- تا 3.45؛ 58 = n)، مورتالیتی به هر علتی (خطر نسبی (RR): 0.33؛ 95% CI؛ 0.04 تا 3.02؛ 58 شرکتکننده) یا هر تعدادی از حوادث جانبی، تعیین کنیم. تاثیرات مهم را نمیتوان تایید یا رد کرد. نویسندگان این مطالعه طول مدت اپیزود دلیریوم را گزارش نکردند.
در یک کارآزمایی دیگر، شرکتکنندگان (30 = n) بیماران مبتلا به سندرم نقص ایمنی اکتسابی (acquired immune deficiency syndrome; AIDS) در بخشهای داخلی با میانگین سنی 39.2 سال بودند. محققان سه درمان دارویی را باهم مقایسه کردند: همه شرکتکنندگان مبتلا به دلیریوم بودند، و برای دریافت لورازپام، کلرپرومازین (chlorpromazine)، یا هالوپریدول تصادفیسازی شده بودند. شواهدی با قطعیت بسیار پائین وجود داشت، و ما نتوانستیم تعیین کنیم که تاثیر لورازپام بر شدت دلیریوم، عوارض جانبی، یا مورتالیتی ناشی از هر علتی، متفاوت از درمانهای دیگر بود یا خیر. نویسندگان مطالعه طول مدت اپیزود دلیریوم یا طول مدت بستری در بیمارستان را گزارش نکردند.
این متن توسط مرکز کاکرین ایران به فارسی ترجمه شده است.
Delirium is an abrupt change in the brain that causes mental confusion and emotional disruption. It makes it difficult to think, remember, sleep, pay attention, and more.
You might experience delirium during alcohol withdrawal, after surgery, or with dementia.
Delirium is usually temporary and can often be treated effectively.
Delirium is categorized by its cause, severity, and characteristics:
Some people have a combination of both hyperactive and hypoactive delirium (called mixed delirium), alternating between the two states.دلیریوم
Diseases that cause inflammation and infection, such as pneumonia, can interfere with brain function. Additionally, taking certain medications (such as blood pressure medicine) or misusing drugs can disrupt chemicals in the brain.
Alcohol withdrawal and eating or drinking poisonous substances can also cause delirium.
When you have trouble breathing due to asthma or another condition, your brain doesn’t get the oxygen it needs. Any condition or factor that significantly changes your brain function can cause severe mental confusion.
If you’re over 65 or have numerous health conditions, you’re more at risk for delirium.
Others who have increased risk of delirium include:
The following factors may also contribute to delirium:
Delirium affects your mind, emotions, muscle control, and sleep patterns.
You might have a hard time concentrating or feel confused as to your whereabouts. You may also move more slowly or quickly than usual, and experience mood swings.
Other symptoms may include:
Your doctor will observe your symptoms and examine you to see if you can think, speak, and move normally.
Some health practitioners use the Confusion Assessment Method (CAM) to diagnose or rule out delirium. This helps them observe whether or not:
Many factors can cause changes in brain chemistry. Your doctor will try to determine the cause of the delirium by running tests relevant to your symptoms and medical history.
One or more of the following tests may be needed to check for imbalances:
Depending on the cause of the delirium, treatment may include taking or stopping certain medications.
In older adults, an accurate diagnosis is important for treatment, as delirium symptoms are similar to dementia, but the treatments are very different.
Your doctor will prescribe medications to treat the underlying cause of your delirium. For example, if your delirium is caused by a severe asthma attack, you might need an inhaler or breathing machine to restore your breathing.
If a bacterial infection is causing the delirium symptoms, antibiotics may be prescribed.
In some cases, your doctor may recommend that you stop drinking alcohol or stop taking certain medications (such as codeine or other drugs that depress your system).
If you’re agitated or depressed, you may be given small doses of one of the following medications:
If you’re feeling disoriented, counseling may help to anchor your thoughts.
Counseling is also used as a treatment for people whose delirium was brought on by drug or alcohol use. In these cases, the treatment can help you abstain from using the substances that brought on the delirium.
In all cases, counseling is intended to make you feel comfortable and give you a safe place to discuss your thoughts and feelings.
Full recovery from delirium is possible with the right treatment. It can take up to a few weeks for you to think, speak, and feel physically like your old self.
You might have side effects from the medications used to treat this condition. Speak to your doctor about any concerns you may have.
Last medically reviewed on April 23, 2018
Alcohol withdrawal delirium (AWD) is the most serious form of alcohol withdrawal. Here’s what you need to know.
Confusion is a symptom that makes you feel as if you can’t think clearly. Learn more about the possible causes and how to seek treatment.
Dementia is a collection of symptoms that can occur due to a variety of possible conditions. We’ll take you through ten of the most common early signs.
Short term memory loss may be a normal part of aging, or it may be a symptom of a more serious condition. Your doctor can help determine the cause of…
Decreased consciousness can affect your ability to remain awake, aware, and oriented. Learn about the symptoms of this potential medical emergency.
People twirl their hair for lots of different reasons. Sometimes, the habit develops in childhood and simply doesn’t go away.
“You won’t believe this, but I was just on the phone with a customer who was crying because he couldn’t assemble his bed frame.”
We forget, too often, that some of us are on the other side of a suicide attempt and need support.
Beginning over a century ago with the work of Sigmund Freud, psychologists have studied dreams to understand what they mean to dreamers. In this…
“Am I coming from a place of self-honor or self-betrayal?”
دلیریوم
OUR BRANDS
Delirium is an abrupt change in the brain that causes mental confusion and emotional disruption. It makes it difficult to think, remember, sleep, pay attention, and more.
You might experience delirium during alcohol withdrawal, after surgery, or with dementia.
Delirium is usually temporary and can often be treated effectively.
Delirium is categorized by its cause, severity, and characteristics:
Some people have a combination of both hyperactive and hypoactive delirium (called mixed delirium), alternating between the two states.دلیریوم
Diseases that cause inflammation and infection, such as pneumonia, can interfere with brain function. Additionally, taking certain medications (such as blood pressure medicine) or misusing drugs can disrupt chemicals in the brain.
Alcohol withdrawal and eating or drinking poisonous substances can also cause delirium.
When you have trouble breathing due to asthma or another condition, your brain doesn’t get the oxygen it needs. Any condition or factor that significantly changes your brain function can cause severe mental confusion.
If you’re over 65 or have numerous health conditions, you’re more at risk for delirium.
Others who have increased risk of delirium include:
The following factors may also contribute to delirium:
Delirium affects your mind, emotions, muscle control, and sleep patterns.
You might have a hard time concentrating or feel confused as to your whereabouts. You may also move more slowly or quickly than usual, and experience mood swings.
Other symptoms may include:
Your doctor will observe your symptoms and examine you to see if you can think, speak, and move normally.
Some health practitioners use the Confusion Assessment Method (CAM) to diagnose or rule out delirium. This helps them observe whether or not:
Many factors can cause changes in brain chemistry. Your doctor will try to determine the cause of the delirium by running tests relevant to your symptoms and medical history.
One or more of the following tests may be needed to check for imbalances:
Depending on the cause of the delirium, treatment may include taking or stopping certain medications.
In older adults, an accurate diagnosis is important for treatment, as delirium symptoms are similar to dementia, but the treatments are very different.
Your doctor will prescribe medications to treat the underlying cause of your delirium. For example, if your delirium is caused by a severe asthma attack, you might need an inhaler or breathing machine to restore your breathing.
If a bacterial infection is causing the delirium symptoms, antibiotics may be prescribed.
In some cases, your doctor may recommend that you stop drinking alcohol or stop taking certain medications (such as codeine or other drugs that depress your system).
If you’re agitated or depressed, you may be given small doses of one of the following medications:
If you’re feeling disoriented, counseling may help to anchor your thoughts.
Counseling is also used as a treatment for people whose delirium was brought on by drug or alcohol use. In these cases, the treatment can help you abstain from using the substances that brought on the delirium.
In all cases, counseling is intended to make you feel comfortable and give you a safe place to discuss your thoughts and feelings.
Full recovery from delirium is possible with the right treatment. It can take up to a few weeks for you to think, speak, and feel physically like your old self.
You might have side effects from the medications used to treat this condition. Speak to your doctor about any concerns you may have.
Last medically reviewed on April 23, 2018
Alcohol withdrawal delirium (AWD) is the most serious form of alcohol withdrawal. Here’s what you need to know.
Confusion is a symptom that makes you feel as if you can’t think clearly. Learn more about the possible causes and how to seek treatment.
Dementia is a collection of symptoms that can occur due to a variety of possible conditions. We’ll take you through ten of the most common early signs.
Short term memory loss may be a normal part of aging, or it may be a symptom of a more serious condition. Your doctor can help determine the cause of…
Decreased consciousness can affect your ability to remain awake, aware, and oriented. Learn about the symptoms of this potential medical emergency.
People twirl their hair for lots of different reasons. Sometimes, the habit develops in childhood and simply doesn’t go away.
“You won’t believe this, but I was just on the phone with a customer who was crying because he couldn’t assemble his bed frame.”
We forget, too often, that some of us are on the other side of a suicide attempt and need support.
Beginning over a century ago with the work of Sigmund Freud, psychologists have studied dreams to understand what they mean to dreamers. In this…
“Am I coming from a place of self-honor or self-betrayal?”
دلیریوم
OUR BRANDS
Delirium is an abrupt change in the brain that causes mental confusion and emotional disruption. It makes it difficult to think, remember, sleep, pay attention, and more.
You might experience delirium during alcohol withdrawal, after surgery, or with dementia.
Delirium is usually temporary and can often be treated effectively.
Delirium is categorized by its cause, severity, and characteristics:
Some people have a combination of both hyperactive and hypoactive delirium (called mixed delirium), alternating between the two states.دلیریوم
Diseases that cause inflammation and infection, such as pneumonia, can interfere with brain function. Additionally, taking certain medications (such as blood pressure medicine) or misusing drugs can disrupt chemicals in the brain.
Alcohol withdrawal and eating or drinking poisonous substances can also cause delirium.
When you have trouble breathing due to asthma or another condition, your brain doesn’t get the oxygen it needs. Any condition or factor that significantly changes your brain function can cause severe mental confusion.
If you’re over 65 or have numerous health conditions, you’re more at risk for delirium.
Others who have increased risk of delirium include:
The following factors may also contribute to delirium:
Delirium affects your mind, emotions, muscle control, and sleep patterns.
You might have a hard time concentrating or feel confused as to your whereabouts. You may also move more slowly or quickly than usual, and experience mood swings.
Other symptoms may include:
Your doctor will observe your symptoms and examine you to see if you can think, speak, and move normally.
Some health practitioners use the Confusion Assessment Method (CAM) to diagnose or rule out delirium. This helps them observe whether or not:
Many factors can cause changes in brain chemistry. Your doctor will try to determine the cause of the delirium by running tests relevant to your symptoms and medical history.
One or more of the following tests may be needed to check for imbalances:
Depending on the cause of the delirium, treatment may include taking or stopping certain medications.
In older adults, an accurate diagnosis is important for treatment, as delirium symptoms are similar to dementia, but the treatments are very different.
Your doctor will prescribe medications to treat the underlying cause of your delirium. For example, if your delirium is caused by a severe asthma attack, you might need an inhaler or breathing machine to restore your breathing.
If a bacterial infection is causing the delirium symptoms, antibiotics may be prescribed.
In some cases, your doctor may recommend that you stop drinking alcohol or stop taking certain medications (such as codeine or other drugs that depress your system).
If you’re agitated or depressed, you may be given small doses of one of the following medications:
If you’re feeling disoriented, counseling may help to anchor your thoughts.
Counseling is also used as a treatment for people whose delirium was brought on by drug or alcohol use. In these cases, the treatment can help you abstain from using the substances that brought on the delirium.
In all cases, counseling is intended to make you feel comfortable and give you a safe place to discuss your thoughts and feelings.
Full recovery from delirium is possible with the right treatment. It can take up to a few weeks for you to think, speak, and feel physically like your old self.
You might have side effects from the medications used to treat this condition. Speak to your doctor about any concerns you may have.
Last medically reviewed on April 23, 2018
Alcohol withdrawal delirium (AWD) is the most serious form of alcohol withdrawal. Here’s what you need to know.
Confusion is a symptom that makes you feel as if you can’t think clearly. Learn more about the possible causes and how to seek treatment.
Dementia is a collection of symptoms that can occur due to a variety of possible conditions. We’ll take you through ten of the most common early signs.
Short term memory loss may be a normal part of aging, or it may be a symptom of a more serious condition. Your doctor can help determine the cause of…
Decreased consciousness can affect your ability to remain awake, aware, and oriented. Learn about the symptoms of this potential medical emergency.
People twirl their hair for lots of different reasons. Sometimes, the habit develops in childhood and simply doesn’t go away.
“You won’t believe this, but I was just on the phone with a customer who was crying because he couldn’t assemble his bed frame.”
We forget, too often, that some of us are on the other side of a suicide attempt and need support.
Beginning over a century ago with the work of Sigmund Freud, psychologists have studied dreams to understand what they mean to dreamers. In this…
“Am I coming from a place of self-honor or self-betrayal?”
دلیریوم
OUR BRANDS
Delirium is an abrupt change in the brain that causes mental confusion and emotional disruption. It makes it difficult to think, remember, sleep, pay attention, and more.
You might experience delirium during alcohol withdrawal, after surgery, or with dementia.
Delirium is usually temporary and can often be treated effectively.
Delirium is categorized by its cause, severity, and characteristics:
Some people have a combination of both hyperactive and hypoactive delirium (called mixed delirium), alternating between the two states.دلیریوم
Diseases that cause inflammation and infection, such as pneumonia, can interfere with brain function. Additionally, taking certain medications (such as blood pressure medicine) or misusing drugs can disrupt chemicals in the brain.
Alcohol withdrawal and eating or drinking poisonous substances can also cause delirium.
When you have trouble breathing due to asthma or another condition, your brain doesn’t get the oxygen it needs. Any condition or factor that significantly changes your brain function can cause severe mental confusion.
If you’re over 65 or have numerous health conditions, you’re more at risk for delirium.
Others who have increased risk of delirium include:
The following factors may also contribute to delirium:
Delirium affects your mind, emotions, muscle control, and sleep patterns.
You might have a hard time concentrating or feel confused as to your whereabouts. You may also move more slowly or quickly than usual, and experience mood swings.
Other symptoms may include:
Your doctor will observe your symptoms and examine you to see if you can think, speak, and move normally.
Some health practitioners use the Confusion Assessment Method (CAM) to diagnose or rule out delirium. This helps them observe whether or not:
Many factors can cause changes in brain chemistry. Your doctor will try to determine the cause of the delirium by running tests relevant to your symptoms and medical history.
One or more of the following tests may be needed to check for imbalances:
Depending on the cause of the delirium, treatment may include taking or stopping certain medications.
In older adults, an accurate diagnosis is important for treatment, as delirium symptoms are similar to dementia, but the treatments are very different.
Your doctor will prescribe medications to treat the underlying cause of your delirium. For example, if your delirium is caused by a severe asthma attack, you might need an inhaler or breathing machine to restore your breathing.
If a bacterial infection is causing the delirium symptoms, antibiotics may be prescribed.
In some cases, your doctor may recommend that you stop drinking alcohol or stop taking certain medications (such as codeine or other drugs that depress your system).
If you’re agitated or depressed, you may be given small doses of one of the following medications:
If you’re feeling disoriented, counseling may help to anchor your thoughts.
Counseling is also used as a treatment for people whose delirium was brought on by drug or alcohol use. In these cases, the treatment can help you abstain from using the substances that brought on the delirium.
In all cases, counseling is intended to make you feel comfortable and give you a safe place to discuss your thoughts and feelings.
Full recovery from delirium is possible with the right treatment. It can take up to a few weeks for you to think, speak, and feel physically like your old self.
You might have side effects from the medications used to treat this condition. Speak to your doctor about any concerns you may have.
Last medically reviewed on April 23, 2018
Alcohol withdrawal delirium (AWD) is the most serious form of alcohol withdrawal. Here’s what you need to know.
Confusion is a symptom that makes you feel as if you can’t think clearly. Learn more about the possible causes and how to seek treatment.
Dementia is a collection of symptoms that can occur due to a variety of possible conditions. We’ll take you through ten of the most common early signs.
Short term memory loss may be a normal part of aging, or it may be a symptom of a more serious condition. Your doctor can help determine the cause of…
Decreased consciousness can affect your ability to remain awake, aware, and oriented. Learn about the symptoms of this potential medical emergency.
People twirl their hair for lots of different reasons. Sometimes, the habit develops in childhood and simply doesn’t go away.
“You won’t believe this, but I was just on the phone with a customer who was crying because he couldn’t assemble his bed frame.”
We forget, too often, that some of us are on the other side of a suicide attempt and need support.
Beginning over a century ago with the work of Sigmund Freud, psychologists have studied dreams to understand what they mean to dreamers. In this…
“Am I coming from a place of self-honor or self-betrayal?”
دلیریوم
OUR BRANDS
Delirium is an abrupt change in the brain that causes mental confusion and emotional disruption. It makes it difficult to think, remember, sleep, pay attention, and more.
You might experience delirium during alcohol withdrawal, after surgery, or with dementia.
Delirium is usually temporary and can often be treated effectively.
Delirium is categorized by its cause, severity, and characteristics:
Some people have a combination of both hyperactive and hypoactive delirium (called mixed delirium), alternating between the two states.دلیریوم
Diseases that cause inflammation and infection, such as pneumonia, can interfere with brain function. Additionally, taking certain medications (such as blood pressure medicine) or misusing drugs can disrupt chemicals in the brain.
Alcohol withdrawal and eating or drinking poisonous substances can also cause delirium.
When you have trouble breathing due to asthma or another condition, your brain doesn’t get the oxygen it needs. Any condition or factor that significantly changes your brain function can cause severe mental confusion.
If you’re over 65 or have numerous health conditions, you’re more at risk for delirium.
Others who have increased risk of delirium include:
The following factors may also contribute to delirium:
Delirium affects your mind, emotions, muscle control, and sleep patterns.
You might have a hard time concentrating or feel confused as to your whereabouts. You may also move more slowly or quickly than usual, and experience mood swings.
Other symptoms may include:
Your doctor will observe your symptoms and examine you to see if you can think, speak, and move normally.
Some health practitioners use the Confusion Assessment Method (CAM) to diagnose or rule out delirium. This helps them observe whether or not:
Many factors can cause changes in brain chemistry. Your doctor will try to determine the cause of the delirium by running tests relevant to your symptoms and medical history.
One or more of the following tests may be needed to check for imbalances:
Depending on the cause of the delirium, treatment may include taking or stopping certain medications.
In older adults, an accurate diagnosis is important for treatment, as delirium symptoms are similar to dementia, but the treatments are very different.
Your doctor will prescribe medications to treat the underlying cause of your delirium. For example, if your delirium is caused by a severe asthma attack, you might need an inhaler or breathing machine to restore your breathing.
If a bacterial infection is causing the delirium symptoms, antibiotics may be prescribed.
In some cases, your doctor may recommend that you stop drinking alcohol or stop taking certain medications (such as codeine or other drugs that depress your system).
If you’re agitated or depressed, you may be given small doses of one of the following medications:
If you’re feeling disoriented, counseling may help to anchor your thoughts.
Counseling is also used as a treatment for people whose delirium was brought on by drug or alcohol use. In these cases, the treatment can help you abstain from using the substances that brought on the delirium.
In all cases, counseling is intended to make you feel comfortable and give you a safe place to discuss your thoughts and feelings.
Full recovery from delirium is possible with the right treatment. It can take up to a few weeks for you to think, speak, and feel physically like your old self.
You might have side effects from the medications used to treat this condition. Speak to your doctor about any concerns you may have.
Last medically reviewed on April 23, 2018
Alcohol withdrawal delirium (AWD) is the most serious form of alcohol withdrawal. Here’s what you need to know.
Confusion is a symptom that makes you feel as if you can’t think clearly. Learn more about the possible causes and how to seek treatment.
Dementia is a collection of symptoms that can occur due to a variety of possible conditions. We’ll take you through ten of the most common early signs.
Short term memory loss may be a normal part of aging, or it may be a symptom of a more serious condition. Your doctor can help determine the cause of…
Decreased consciousness can affect your ability to remain awake, aware, and oriented. Learn about the symptoms of this potential medical emergency.
People twirl their hair for lots of different reasons. Sometimes, the habit develops in childhood and simply doesn’t go away.
“You won’t believe this, but I was just on the phone with a customer who was crying because he couldn’t assemble his bed frame.”
We forget, too often, that some of us are on the other side of a suicide attempt and need support.
Beginning over a century ago with the work of Sigmund Freud, psychologists have studied dreams to understand what they mean to dreamers. In this…
“Am I coming from a place of self-honor or self-betrayal?”
دلیریوم
OUR BRANDS
Don’t delay your care at Mayo Clinic
Featured conditions
Delirium is a serious disturbance in mental abilities that results in confused thinking and reduced awareness of the environment. The start of delirium is usually rapid — within hours or a few days.
Delirium can often be traced to one or more contributing factors, such as a severe or chronic illness, changes in metabolic balance (such as low sodium), medication, infection, surgery, or alcohol or drug intoxication or withdrawal.
Because symptoms of delirium and dementia can be similar, input from a family member or caregiver may be important for a doctor to make an accurate diagnosis.دلیریوم
Signs and symptoms of delirium usually begin over a few hours or a few days. They often fluctuate throughout the day, and there may be periods of no symptoms. Symptoms tend to be worse during the night when it’s dark and things look less familiar. Primary signs and symptoms include those below.
This may result in:
This may appear as:
These may include:
These may appear as:
Experts have identified three types of delirium:
Dementia and delirium may be particularly difficult to distinguish, and a person may have both. In fact, delirium frequently occurs in people with dementia. But having episodes of delirium does not always mean a person has dementia. So a dementia assessment should not be done during a delirium episode because the results could be misleading.
Dementia is the progressive decline of memory and other thinking skills due to the gradual dysfunction and loss of brain cells. The most common cause of dementia is Alzheimer’s disease.
Some differences between the symptoms of delirium and dementia include:
If a relative, friend or someone in your care shows any signs or symptoms of delirium, see a doctor. Your input about the person’s symptoms, typical thinking and everyday abilities will be important for a proper diagnosis and for finding the underlying cause.
If you notice signs and symptoms of delirium in a person in a hospital or nursing home, report your concerns to the nursing staff or doctor rather than assuming that those problems have been observed. Older people recovering in the hospital or living in a long-term care facility are particularly at risk of delirium.
Delirium occurs when the normal sending and receiving of signals in the brain become impaired. This impairment is most likely caused by a combination of factors that make the brain vulnerable and trigger a malfunction in brain activity.
Delirium may have a single cause or more than one cause, such as a combination of a medical condition and drug toxicity. Sometimes no cause can be identified. Possible causes include:
Several medications or combinations of drugs can trigger delirium, including some types of:
Any condition that results in a hospital stay, especially in intensive care or after surgery, increases the risk of delirium, as does being a resident in a nursing home. Delirium is more common in older adults.
Examples of other conditions that increase the risk of delirium include:
Delirium may last only a few hours or as long as several weeks or months. If issues contributing to delirium are addressed, the recovery time is often shorter.
The degree of recovery depends to some extent on the health and mental status before the onset of delirium. People with dementia, for example, may experience a significant overall decline in memory and thinking skills. People in better health are more likely to fully recover.
People with other serious, chronic or terminal illnesses may not regain the levels of thinking skills or functioning that they had before the onset of delirium. Delirium in seriously ill people is also more likely to lead to:
The most successful approach to preventing delirium is to target risk factors that might trigger an episode. Hospital environments present a special challenge — frequent room changes, invasive procedures, loud noises, poor lighting, and lack of natural light and sleep can worsen confusion.
Evidence indicates that certain strategies — promoting good sleep habits, helping the person remain calm and well-oriented, and helping prevent medical problems or other complications — can help prevent or reduce the severity of delirium.
Mayo Clinic does not endorse companies or products. Advertising revenue supports our not-for-profit mission.
Check out these best-sellers and special offers on books and newsletters from Mayo Clinic.
Any use of this site constitutes your agreement to the Terms and Conditions and Privacy Policy linked below.
A single copy of these materials may be reprinted for noncommercial personal use only. “Mayo,” “Mayo Clinic,” “MayoClinic.org,” “Mayo Clinic Healthy Living,” and the triple-shield Mayo Clinic logo are trademarks of Mayo Foundation for Medical Education and Research.
This site complies with the HONcode standard for trustworthy health information: verify here.
Delirium happens when a person has sudden confusion or a sudden change in mental status. The person may have trouble paying attention or thinking clearly. They may act disoriented or distracted.
Delirium is more severe than having a “senior moment” — the minor problems people have with memory and understanding as they get older. It requires treatment and often hospitalization.
No, delirium is not a disease. It’s a changed mental state.
Delirium and dementia (which includes conditions such as Alzheimer’s disease) have some similarities, but they are not the same.
However, someone can have both delirium and dementia. Seek care quickly if a person, especially one with dementia, begins to show symptoms of delirium. دلیریوم
The two types of delirium are:
Hypoactive delirium is more common, occurring in up to 75% of people with delirium. But many people, including healthcare providers, may incorrectly assume the person is depressed.
People can experience both types of delirium together. They can be extremely alert one minute and drowsy the next.
Delirium happens more often in older people and hospitalized patients. “Hospital delirium” can affect 10% to 30% of those patients.
People in these high-risk populations may develop delirium:
People may also be at higher risk for developing delirium if they:
Because delirium is temporary, it’s hard to know exactly how many people develop it. Researchers estimate that hospital delirium affects 15% to 50% of people.
In some cases, providers can’t find a cause of delirium.
Known causes of delirium include:
The different types of delirium produce different symptoms. Symptoms tend to start suddenly and get worse over the next few hours or days. A person with delirium may act like they’re intoxicated. The main symptom is being unable to pay attention. Symptoms tend to become worse in the evening, which is known as sundowning.
Symptoms of hyperactive delirium include:
Symptoms of hypoactive delirium include:
Last reviewed by a Cleveland Clinic medical professional on 09/16/2020.
Cleveland Clinic is a non-profit academic medical center. Advertising on our site helps support our mission. We do not endorse non-Cleveland Clinic products or services.
Policy
Cleveland Clinic is a non-profit academic medical center. Advertising on our site helps support our mission. We do not endorse non-Cleveland Clinic products or services.
Policy
We are experiencing extremely high call volume related to COVID-19 vaccine interest. Please understand that our phone lines must be clear for urgent medical care needs. We are unable to accept phone calls to schedule COVID-19 vaccinations at this time. When this changes, we will update this web site. Please know that our vaccine supply is extremely small. Read all COVID-19 Vaccine Information.
Patient Care Options | Visitor Guidelines | Coronavirus Information | Self-Checker | Get Email Alerts
Find a doctor at The Johns Hopkins Hospital, Johns Hopkins Bayview Medical Center or Johns Hopkins Community Physicians.
Enter the last name, specialty or keyword for your search below.دلیریوم
2016-2019 ArchivesBack to Publications
Winter 2020
Features
By Lavinia Edmunds
Illustration by Steve Munday | Photos by Mike Ciesielski
“We need to strive to help patients be awake and alert during the day, even when they are very ill.”
-Karin Neufeld, director of General Hospital Psychiatry
He was handcuffed to a railing among the criminals in City Jail, fighting fiercely to free himself. Guards stood by ready to shoot him if he escaped. Panicking at 3 a.m., Robert (not his real name), a practicing private attorney in Baltimore, called his wife to pick him up immediately. He would be waiting outside on a bench, he told her.
“It’s OK. You’re at Johns Hopkins Hospital. In the ICU. Go back to sleep,” his wife said, trying to be comforting.
“Come now. How can you leave me here?” he pleaded.
Agitated and afraid, he called three more times that night.
Learn more about the Diary Project in the ICU
The 63-year-old patient, who had arrived in the Johns Hopkins Surgical ICU after surgery for a lung abscess with severe infection, was suffering from delirium, an increasingly recognized phenomenon found in patients with physical illness in hospitals across the United States.
As physicians develop more skills in technologically advanced ICUs, they are saving more patients from previously catastrophic illnesses. The other side of the coin: The sickest of survivors frequently experience delirium at some point in their course of treatment. The condition occurs in 70 to 80 percent of acute respiratory failure cases, according to a 2013 study in the New England Journal of Medicine. Among the elderly the ICU delirium rate is similarly at about 80 percent, experts say.
The fantasies that delirious patients describe are bizarre: children running around with animal heads; nurses who kill or rape patients; flying to Greece on a hospital bed; being immersed in oceans of blood and other scenarios straight out of a science fiction horror show.
Often these episodes may be misinterpretations of medical procedures or activities in the hospital. A male patient in The Johns Hopkins Hospital intensive care unit, for example, imagined that his penis was being cut off when he was catheterized. The lawyer with severe infection who was convinced that he was in jail was fighting bedside physical restraints.
As fantastic as these stories can sound, patients who experience such visions are convinced they are real. “It was in no way a dream. I was fighting. I felt it physically, emotionally,” says Robert, who has regained his health and forgotten most of the procedures in the ICU except for the jail vision.
Indeed, while the garden-variety nightmare or bad dream can be easily shaken off, the hallucinations that accompany delirium can linger for months. Delirium can also take the shape of quiet depression (going unnoticed as a patient slips into lethargic sleep), yet still have long-term impacts on health and healing. Studies conducted in recent years at Johns Hopkins and elsewhere have linked delirium to longer hospital stays, long-term cognitive dysfunction, post-traumatic stress disorder (PTSD)—and even death.
For older patients, relatively short-lived delirium can be confused with dementia, leading to unnecessary institutionalization in nursing homes. In children, there is concern that delirium observed in the Pediatric ICU can lead to cognitive impairments.
While delirium is known to accompany infection and even alcohol or drug withdrawal, its presence in the ICU has only recently become a red flag for other cognitive problems.
Psychiatrist Karin Neufeld, president of the American Delirium Society, is among those at The Johns Hopkins Hospital who are leading efforts at Hopkins Hospital—and nationally—to put delirium in the spotlight in hopes of improving efforts to prevent and treat it.
But that will require a culture change within the ICU, she says.
“There’s an old-fashioned assumption that if a patient is sick he or she should sleep, and that sedating patients when they are very ill is the kind thing to do. But we don’t want patients to sleep during the day,” says Neufeld, director of General Hospital Psychiatry. “It is possible that one of the reasons there are such bad outcomes associated with delirium is that people get weak from lying in bed and get all sorts of complications, including decreased ability to think clearly, even months after recovery.”
“We need to strive to help patients be awake and alert during the day, even when they are very ill,” she says. Changing this attitude among health care providers must occur “unit by unit” in hospitals across the nation, she says.
That effort at Johns Hopkins started years ago, thanks largely to research led by Dale Needham, medical director of the Critical Care Physical Medicine and Rehabilitation Program. In 2004, he began delving into the effect of delirium in acute respiratory distress syndrome (ARDS) patients, among the most severely ill at the hospital. “We had a large grant to study physical and mental health outcomes of ARDS survivors. We didn’t know much about these long-term outcomes,” says Needham.
“I began to look at the data and [saw that] our own patients were frequently getting delirium and receiving heavy sedation. In addition, we were seeing that many had PTSD, with horrible memories of nurses trying to kill them and patients thinking they had been raped and other things… I wanted to reconsider our approach to sedation and delirium in the ICU.”
Needham first looked at the amount—and type—of sedation that patients were getting. High doses of benzodiazepines and opiates appeared as culprits in delirium, often obliterating a patient’s memory of all real experiences in the ICU, which only leads to more confusion.
“We learned to change sedation,” he says. “This was a really big deal.” Based on Needham’s research, medical teams in the Hopkins MICU found that patients can be comfortable with only intermittent use of low-dose opiates as opposed to continuous infusions of benzodiazepines and opiates. “Our approach is to simply reduce, or where possible eliminate, the use of benzodiazepines,” he says—findings that are among those that have shaped guidelines now used by hospitals throughout the United States.
In a paper published last June in Critical Care Medicine, Needham and his colleagues reported on a new protocol for patients in the MICU. It calls for administering sedatives in smaller amounts, and only on an “as needed,” rather than continuous, basis. “Use of sedation infusions can be substantially decreased and days awake without delirium significantly increased, even in severely ill, mechanically ventilated patients with ARDS,” the researchers reported.
Needham has also found that exercise can improve a patient’s outcome—physical and mental. He and his colleagues developed exercises—including cycling in bed using a specially developed device and electro-stimulation of muscles in the legs. The goal: to prevent muscle wasting that depletes patients of strength and mobility.
“How do you get people back on the horse of life so they see the world as a less ominous place?”
-O. Joseph Bienvenu, Psychiatrist
New protocols aimed at reducing delirium among ICU patients at The Johns Hopkins Hospital are already making a difference. Just ask 40-something Mark Reyero. Learn more about his remarkable recovery.دلیریوم
Sleep deprivation is another modifiable risk factor for delirium, Needham reports. He and Biren Kamdar, formerly a fellow in Pulmonary and Critical Care Medicine and now at UCLA, developed an ICU “sleep checklist” for individual patients including no caffeine after 3 p.m., curtains closed by 10 p.m., eye masks, soft music and ear plugs, and a guideline for avoiding inappropriate medications for sleep.
At Johns Hopkins, ICUs located at the corner of the Sheikh Zayed Tower are filled with daylight and sweeping views of Baltimore City and the harbor to help orient the patient to day and night. Nurses play a key role in reorienting patients, whether by turning on The Today Show, a familiar morning ritual, or turning out lights regularly by 10 p.m., or keeping track of the patient’s sleep cycle and episodes of delirium.
Of course, in order to treat delirium, the critical care team needs to know when a patient has slipped into the syndrome. This isn’t always obvious, since some delirious patients—rather than being agitated—are calm and quiet. Thus, “we now we do a delirium assessment as part of routine care,” Needham says. This includes a screening tool, in which nurses ask seemingly simple questions—“Are there fish in the sea? Can a stone float on water?” During daily rounds, the medical team discusses results of the delirium assessment, and then determines the care plan based on the results.
Among elderly patients, it’s particularly important to differentiate between dementia and delirium, notes psychiatrist Karin Neufeld. Before surgery, older patients should be tested for pre-existing cognitive impairments; individuals with memory decline are more likely to have post-operative delirium and should be monitored closely.
Even with new screening, prevention, and treatment procedures in place, some ICU patients will experience delirium and go on to develop post-traumatic stress disorder (PTSD). In the months after they leave the hospital, such patients avoid things that remind them of their hospitalization, have trouble sleeping, and generally feel that they are in danger, says O. Joseph Bienvenu, a psychiatrist at The Johns Hopkins Hospital.
Predicting who will develop PTSD is difficult, adds Bienvenu, who has researched and treated many patients who have been critically ill. In a study last year, he found that one in three patients with ARDS experiences PTSD a year after the medical event.
“We learned to change sedation. This was a big deal. Our approach [now] is to simply reduce, or where possible eliminate the use of benzodiazepines.”
-Dale Needham, Medical Director, Critical Care Physical Medicine and Rehabilitation Program
Bienvenu offers the case of Gary*, who came to Bienvenu for treatment. The father of two appeared in robust health from weightlifting and held a steady, demanding job as a grocery store manager until he contracted a debilitating lung disease that landed him in the MICU.
When he returned home from the hospital, he was surprised by the roadblocks to his recovery. “I had a lot of different kinds of dreams,” he recalls. “I would see blood circles. Kids running around with animal heads. … I thought someone had clipped my penis off. I thought these things were real. And [my family] looked at me like I was crazy.”
His lack of strength and memory difficulties also surprised and disheartened him. He couldn’t walk more than a few blocks. And he would lose track of business that had previously been routine. Cognitive problems kept him off work for a year.
Fearful of another traumatic experience, Gary became obsessed with his health and avoiding germs. At the first hint of a cold, he went to the hospital. He did not want to hug his children or get close to them. He talked constantly to his wife and other friends and fellow employees about how close he had been to death.
“How do you get people back on the horse of life so they see the world as a less ominous place?” says Bienvenu.
“It turns out that information seems to allow people to process what occurred and really reduces PTSD. It empowers the patient.” Cognitive behavior therapy, effective in helping war victims and veterans cope with PTSD, can help ICU survivors, Bienvenu has found, though the treatment should be geared toward what actually occurred.
“People like Gary are so appreciative of having someone to talk to about it,” says Bienvenu. He is working with Needham, Neufeld, and others to address the mental health needs of delirium survivors after they leave the hospital.
In one such effort, Bienvenu is leading an ICU “Diary Project.” Beginning in late summer, all nurses in the MICU will chronicle—in plain terms—what the patient experiences each day, including providing pictures. Family members will be invited to write as well.
When patients can’t remember anything about their condition as a result of medications or illness, the ICU diary is intended to provide a starting point for coming to terms with their illness.
Used first in Denmark in the 1950s, and now throughout Scandinavia and England, such diaries have been proved to be a low-cost way to reduce the incidence of depression and anxiety—as well as PTSD—in ICU survivors. In a study in Critical Care, English nurse Christina Jones, who helped pioneer the concept, reported that only 5 percent of patients who kept ICU diaries had PTSD three months after release from the hospital compared to 13 percent who did not have the intervention. The diaries proved to reduce stress and PTSD in caregivers, as well.
At Hopkins Hospital the Diary Project is headed by nurse Rebecca Sajjad, who will be training nurses in the MICU to write chronological narratives about the medical treatments and conditions experienced by all their patients in critical care.
“We explain what is going on in nontechnical language. For those who have PTSD, it’s very difficult to convince them that their ‘visions’ were not real. That’s why the ICU diaries are so important. It makes it easier to explain why they have a hole in their neck, where that scar is from, why they feel weak,” says Sajjad. “It’s going to make a difference in how patients view themselves, how they recover.”
Ann Parker, a second-year fellow in Pulmonary and Critical Care Medicine, is working on a proposal for a different kind of follow-up intervention. Her plan: A physician will call the ICU survivor weekly for eight weeks to address psychological and physical problems related to their illness and treatment in the ICU.
“We want to give people tools to actively cope with whatever stressors they’re dealing with,” she says, “so they are able to be proactive in their own recovery.”
Lavinia Edmunds
Detecting delirium among small patients in the Pediatric Intensive Care Unit is tricky, since children are often heavily sedated and may not be able to articulate their visions or fears.
“Any child who is exposed to the chaotic ICU environment, with constant light, noise, sedative medications, and resultant sleep disturbances, is at major risk for delirium,” says Hopkins’ Sapna Kudchadkar, an assistant professor of pediatric anesthesiology and critical care. “We’re developing tools for identifying it. It brings in a whole new set of challenges,” she says, noting a recent survey she conducted involving PICUs around the world. Less than 2 percent of 341 pediatricians surveyed regularly screen children for delirium.
Kudchadkar is particularly interested in how sleep can affect outcomes—including delirium—in critically ill children. “Sleep plays a key role in regulation of multiple organ systems, including the immune system. Therefore sleep disturbances may be detrimental to a child trying to recover from a major illness,” she says. She is currently conducting a study using EEG to characterize the sleep experience of critically ill children in the PICU, and actigraphy to demonstrate the sleep-wake cycles of children after critical illness or major surgery. Better understanding of the sleep dynamic, Kudchadkar believes, will enable PICU physicians to design more effective interventions to optimize sleep—and reduce delirium.
Follow Johns Hopkins Medicine
Contact Information
Contact us or find a patient care location.
Notices & Policies
Notice of Privacy Practices(Patients & Health Plan Members)
Privacy Statement
Terms & Conditions of Use
Non-Discrimination Notice
Language Assistance Available:
© The Johns Hopkins University, The Johns Hopkins Hospital, and Johns Hopkins Health System. All rights reserved.
Objectives:
To describe the occurrence of delirium in a cohort of older medical intensive care unit (ICU) patients and its short-term duration in the hospital and to determine the association between preexisting dementia and the occurrence of delirium.
Design:
Prospective cohort study.
Setting:
Fourteen-bed medical ICU of an 800-bed university teaching hospital.
Participants:
One hundred eighteen consecutive patients aged 65 and older admitted to the ICU.
Measurements:
Baseline characteristics were obtained through surrogate interviews and medical chart review. Dementia was determined using two validated surrogate-rated instruments. Delirium was assessed daily in the ICU using the Confusion Assessment Method (CAM) for the ICU (CAM-ICU). After discharge from the ICU, patients were followed for up to 7 days using the CAM.
دلیریوم
Results:
Delirium was present in 37 of 118 (31%) patients on admission. Only 45 patients had a normal mental status on admission, of whom 14 (31%) became delirious during their hospital stay. In the post-ICU period, delirium occurred in 40% of patients. Almost half of patients with delirium in the ICU had persistent delirium in the post-ICU period. Overall, 83 of 118 (70%) had delirium during hospitalization. Stupor or coma occurred in 44% of the patients overall, and 89% of survivors of stupor/coma progressed to delirium. Patients with dementia were 40% more likely to be delirious (relative risk = 1.4, 95% confidence interval = 1.1-1.7), even after controlling for comorbidity, baseline functional status, severity of illness, and invasive procedures.
Conclusion:
Delirium is a frequent complication in older ICU patients and often persists beyond their ICU stay. Delirium in older ICU persons is a dynamic and complex process. Dementia is an important predisposing risk factor for the development of delirium in this population during and after the ICU stay.
